Missão em Moçambique no Hospital do Songo
obstetrícia – psiquiatria/neurologia – fisioterapia
Uma missão tripartida em junho de 2015
Testemunho de Pedro Gonçalves – médico psiquiatra
Todos sabem onde fica Moçambique, mas poucas pessoas localizam o Songo. No mapa de Moçambique, é fácil perceber, a Noroeste, algo que se assemelha à cabeça de um cão, com a boca ligeiramente aberta.
Quando da partilha, após a guerra de 1914/18, das colónias das potências vencidas pelas vencedoras, a Inglaterra pretendia ocupar toda a parte noroeste de Moçambique. Valeu-nos o marechal francês Mac Mahon que impôs a inclusão da famosa cabeça de cão (Tête em francês) nos territórios atribuídos a Portugal. Nasceu assim a província de Tete.
A parte entreaberta da boca do cão corresponde à bacia de retenção (2900 km2) do rio Zambeze pela barragem de Cahora Bassa, a última grande obra realizada pelos portugueses antes da independência de Moçambique. A comissura onde a abertura da boca termina é justamente onde se situa a barragem e a cidade criada para albergar os técnicos e operários vindos para a construir.
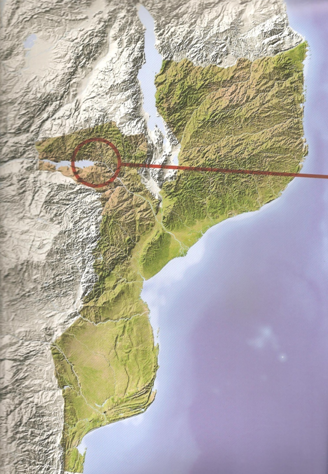 Cahora Bassa significa “Não há mais trabalho”. Os exploradores que atravessavam África a este nível seguiam o Zambeze, desde as cataratas de Vitória e contratavam, ao longo do rio, trabalhadores locais como carregadores. Nesta zona de rochedos alcantilados era impossível seguir ao longo do curso de água, e acabava assim o trabalho dos carregadores.
Cahora Bassa significa “Não há mais trabalho”. Os exploradores que atravessavam África a este nível seguiam o Zambeze, desde as cataratas de Vitória e contratavam, ao longo do rio, trabalhadores locais como carregadores. Nesta zona de rochedos alcantilados era impossível seguir ao longo do curso de água, e acabava assim o trabalho dos carregadores.
Songo, consta essencialmente, além da enorme barragem, de residências dos colaboradores da gigantesca central hidroeléctrica (que alimenta em electricidade vários países vizinhos e mesmo a longínqua capital, Maputo) e de escolas, recintos desportivos, uma igreja e uma prisão.
Os serviços municipais exemplares, assumidos pela Hidroeléctrica, e as monumentais esculturas alusivas à cidade, à barragem e à população, assim como os parques, árvores e flores, fazem do Songo uma cidade jardim que dá gosto percorrer pelas ruas limpas, alcatroadas e sem pó.
E uma população simpática e acolhedora tornou ainda mais agradável a nossa estadia.
É a única povoação do país onde se pode beber, diretamente da torneira, uma água que é analisada diariamente quanto à sua adequação para o consumo.
Devemos à Hidroelétrica ter proporcionado à nossa equipa alojamento durante a missão Gulbenkian, pondo à nossa disposição uma das casas destinadas aos seus colaboradores
“Last but not least”, há o Hospital Rural, estrutura periférica do Sistema Nacional de Saúde, objeto da nossa missão.
Ficámos de entrada impressionados pela excelente gestão dos serviços pela Dra. Elisa Gundana, cirurgiã graduada pela Universidade de Coimbra.
Na reunião matinal de todos os médicos e enfermeiros responsáveis, a que assistimos regularmente, são revistas as entradas da véspera e analisadas e decididas as soluções para os problemas existentes ou fontes de preocupação, com um bom espírito de equipa.
Quanto aos responsáveis das diversas áreas clínicas, há a sublinhar que os médicos são em número reduzido, sendo numerosas as disciplinas confiadas a técnicos submetidos a uma curta formação no Instituto de ciências médicas de Maputo.
Era esse também o caso da Psiquiatria, cujo técnico tinha, na altura, uma casuística de 10% de doentes psiquiátricos (a maioria psicoses cronificadas ou depressões com tentativas de suicídio em raparigas jovens, a seguir a deceções amorosas) e cerca de 90% de doentes sofrendo de epilepsia (tendo por causa ou partos muito demorados expondo o bebé a má oxigenação cerebral, ou o consumo de carne de animais selvagens, portadores de parasitas suscetíveis de migrarem para o cérebro).
A melhoria das condições de admissão das parturientes – aconselhadas a virem para a zona de espera criada entretanto – e o aumento considerável dos partos assistidos (saliento a intervenção da nossa colega enfermeira em obstetrícia, Laurinda Alves, na estruturação dos cuidados deste ramo) deveriam diminuir, a longo prazo, os fatores de risco nesta área.
Uma preocupação com os doentes jovens sofrendo de epilepsia é o frequente abandono da escolaridade ligado ao estigma e à humilhação a ela associada. Palestras e explicações no meio escolar poderiam diminuir esta tendência a tomar as vítimas deste mal como bodes expiatórios…
Esse projeto foi evocado, mas não levado a cabo durante a nossa estadia.
Em relação às epilepsias, o problema era mais complexo com a impossibilidade de confirmar o tipo e a localização da doença, na ausência de um electroencefalógrafo ou de outros meios mais sofisticados de diagnóstico nos serviços de saúde pública do país – excetuando, para o EEG, a capital.
Centrámos por isso os nossos esforços na referência a sintomas clínicos mais característicos, utilizando “guidelines” internacionais.
Outra população marginalizada são os psicóticos jovens, sobretudo os que vivem nas zonas rurais. Sendo uma vergonha para a família, são mantidos escondidos, alguns mesmo acorrentados a uma árvore como animais perigosos. Claro que esses nunca são trazidos à consulta.

A diretora do hospital tinha tido uma estratégia brilhante para este problema: como estava previsto aumentar e melhorar o pavilhão da Obstetrícia, haveria a possibilidade de libertar o pavilhão de espera das grávidas que se poderia transformar numa divisão para jovens psicóticos.
Como as famílias, muito carenciadas, têm dificuldade em os sustentar, a alimentação e estadia no hospital poderia ser um elemento de apoio social motivante. Infelizmente com a suspensão das obras na maternidade, este projeto não foi realizado.
Uma outra tarefa do técnico de psiquiatria era o despiste do HIV/SIDA e o anúncio dos resultados e apoio psicológico durante o tratamento.
O técnico Albertino Domingues, inteligente e motivado mas um pouco disperso com as suas diversas tarefas e lugares de consulta (partilhados “à vez” com outros colegas), ia dando razoavelmente conta do recado. Integrou adequadamente os dados das nossas conversas a propósito das suas consultas, a que assisti regularmente, bem como algumas bases teóricas essenciais em psiquiatria e neurologia.
Para o afinamento do diagnóstico psiquiátrico, foi colmatada uma lacuna com o fornecimento dum manual de classificação da OMS em português.
Houve também um encorajamento à utilização de uma perspetiva psicoterapêutica nas consultas, e do ensino da relaxação terapêutica para as perturbações ansiosas.
Tem havido, no entanto, algumas dificuldades motivadas por fatores exteriores:
– A concorrência dos curandeiros, a que a população rural adere mais facilmente do que aos meios farmacológicos químicos.
Isto apesar de alguns dos métodos dos curandeiros tradicionais (escarificação com lâminas usadas) poderem ser um fator de disseminação do Sida.
– A dificuldade do fornecimento de medicamentos ao Hospital, em razão dos modos de funcionamento hipercentralizado e burocrático, via Tete e Maputo, sem utilização de meios informatizados.
Isto nota-se sobretudo para a epilepsia (se um medicamento se mostra eficaz numa consulta, no mês seguinte ele já não existe em stock, e assim sucessivamente) mas também para a psiquiatria. Claro que num país com recursos limitados, medicamentos mais modernos e eficazes são naturalmente muito dispendiosos e não constam da lista dos autorizados pela administração central. Mas é sempre possível selecionar entre os existentes, aqueles que mostram um melhor ratio custo/eficácia e menos efeitos secundários. Isso levou-nos a elaborar com o técnico um reportório de escolhas prioritárias, baseada na lista de medicamentos essenciais da OMS.
Se a equipa de profissionais de saúde do Songo tem lutado para ultrapassar algumas destas dificuldades, no caso de outras seria necessária uma revisão do funcionamento do sistema Saúde, o que não é do âmbito das competências a nível local.
Em resumo, encontrámos uma equipa motivada e competente, com meios abaixo das suas necessidades clínicas.
Em relação com os problemas de estigmatização e marginalização dos doentes sofrendo de epilepsia e psicoses, foram sugeridos contactos com a OMS que poderiam ajudar a implementar programas de informação e psicoeducação, já bem rodados noutros países.
Testemunho de Laurinda de Sousa Alves – enfermeira em obstetrícia
Quando iniciei a carreira de enfermagem especialista em Saúde Materna, sonhava em fazer voluntariado. O sonho foi realizado quando me aposentei e me candidatei ao Projeto Mais Valia, da fundação Calouste Gulbenkian.
A minha primeira missão decorreu de 3 de Julho a 9 de Agosto de 2015, no Hospital Rural do Songo Moçambique , tendo como objetivo dar formação, na sala de Partos, em neonatologia, reanimação, neonatal e pós-parto.
A missão deu-me oportunidade de fazer intercâmbio de conhecimentos e experiência profissional, conhecer barreiras e conceitos profissionais, culturais e sociais errados… que podemos mudar através de algum estudo.
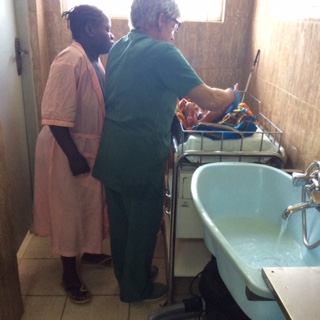
Para que se faça um bom trabalho, é necessário que todos os profissionais desenvolvam uma atitude crítica e reflexiva sobre as práticas e atitudes tomadas, com o fim de as melhorar.
Acredito que todos os objectivos foram atingidos, certa de que deixei algo útil de mim para tornar os cuidados mais humanizados e com mais qualidade.
A nível pessoal, trouxe uma experiência e conhecimento da realidade do Songo Moçambicano, um enriquecimento humano que por palavras não é possível quantificar.
A segunda missão decorreu de 20 de Outubro a 1 de Dezembro de 2016, também no Hospital Rural do Songo. Esta missão tinha como objecto a monitorização de todas as atividades realizadas em 2015, com um enfoque especial em prematuridade, neonatologia, reanimação neonatal e partos distócicos.
Criei algumas expectativas sobre o funcionamento de tudo implementado. Foi gratificante rever todos os membros da equipa daquele Hospital. Senti-me completamente à vontade para dar continuidade ao trabalho e implementar novas estratégias de trabalho, tendo em vista um cuidado de qualidade. Sendo uma missão mais longa, tive a oportunidade de intervir em áreas com mais défice, por exemplo reanimação neonatal, como fazer diagnóstico de partos distócicos, visitas domiciliárias. Na saúde pública dei formação de como melhorar competências no âmbito dos cuidados à mulher, feto e família nas situações de saúde ou doença durante o trabalho de parto. Elaboração de protocolos para tornar os serviços mais humanizados. Para um conhecimento mais abrangente, aos domingos acompanhava o Sr. Padre Alberto, pessoa com uma humanidade incrível. Jamais esquecerei o trabalho nas comunidades católicas, foi realmente a melhor experiência da minha vida. Mais uma vez regresso com uma vasta experiência e novas vivências do Songo moçambicano. Um enriquecimento humano que não sou capaz de transcrever por palavras.
Fico grata à Fundação Calouste Gulbenkian pela oportunidade profissional e humana que me foi proporcionada.
Testemunho de Conceição Andrade – fisioterapeuta
Carta ao Projeto Mais Valia
Caríssimos
Ao regressar da Missão em Moçambique, escrevo esta carta para expressar os meus sentimentos e vivências no Songo. Em primeiro lugar, quero agradecer do fundo do meu coração aos Mentores deste projecto, por se terem lembrado, apostado e confiado nos voluntários Séniores, neste caso em mim, num proiecto destas dimensões. Foi uma missão que me enriqueceu como pessoa e como profissional, em todos os aspectos humanos e espirituais, contribuiu para que eu conhecesse mais de perto uma outra realidade, estreitando laços de amizade e ficando ligada no futuro com todos os que viveram comigo esta experiência. A Equipa formada por mim, pelo Dr. Pedro Gonçalves e pela Enfermeira Laurinda Alves, não podia ser melhor. Convivemos muito bem, partilhando emoções, peripécias e vivências profissionais, o que levou a uma grande amizade, que ficará para todo o sempre, auxiliando-nos mutuamente, partilhando tudo o que nos foi dado conhecer e viver.
Deparei-me com carências, que só vividas é que realizamos que existem, com pessoas extraordinárias que nas maiores adversidades não baixam os braços, nem desistem do seu projecto, nem de criar condições para uma vida melhor e mais saudável.

Tive a oportunidade de conviver mais de perto com as populações locais, com a ajuda das comunidades católicas, participando no seus quotidianos, nas suas celebrações e festas, resultando numa experiência mais enriquecedora e mais realista, levando a estreitar laços de grande amizade.
Ao ter vivido a realidade moçambicana, através da Dra. Elisa e de todos os que trabalham naquele Hospital, tive o privilégio de conhecer pessoas, locais, culturas extraordinárias, um quotidiano tão difícil de uma população em vias de desenvolvimento com um longo e árduo percurso a percorrer e com uma vontade enorme em lutar por tempos mais fáceis e ricos em tudo.
Venho também partilhar convosco tudo aquilo que ficou por fazer e dizer-vos que um mês afinal é pouco para os objectivos propostos. A mudança de rotinas diárias, a implementação de novas abordagens e a tentativa de mudar procedimentos devem ser feitas com mais tempo, pois sem isso não conseguimos cimentar as mudanças, que por vezes são radicais.
A ambientação, a identificação das carências, o tomar consciência das realidades da região, da população e do seu dia-a-dia levam-me a perceber que há imensas áreas que é possível ajudar a desenvolver, criar e implementar.
Por exemplo: Área de Higiene, Limpeza e Segurança; Área de Gestão e Secretariado administrativo; Área de Serviço Social e apoio ao doente; Área de Aprovisionamento e manuseamento dos recursos logísticos, materiais; Formação dos profissionais e técnicos.

